開 催 2021年4月27日(木)
会 場 ビデオ会議システムを利用したリモート開催

柿崎 日本排尿機能学会の疫学調査で、下部尿路症状(LUTS)は加齢とともに増加し、LUTSのなかでも夜間頻尿は男女とも困窮度が高く、QOLに影響を及ぼすことが明らかになっています1)。さらに、夜間頻尿は骨折や転倒のリスクとの相関や生命予後との関係も指摘されています。「夜間頻尿診療ガイドライン第2版」では、行動療法を基本に行うことが推奨されています2)。一方、行動療法のみでは効果不良な場合も少なくありません。最近わが国でも、男性における夜間多尿に伴う夜間頻尿に対して、ミニリンメルト®OD錠50μg/25μg(低用量デスモプレシン)が適応となりました。
このような背景を踏まえて、夜間頻尿の治療、特に患者のQOLをいかに向上させるかについて先生方と討論していきたいと思います。最初に「夜間頻尿の病態と治療」について、舛森先生からご紹介をお願いいたします。
夜間頻尿の病態と治療
舛森 夜間頻尿の原因は、多尿・夜間多尿、前立腺肥大症や過活動膀胱による蓄尿障害、睡眠障害、さらに糖尿病、高血圧、心疾患などの循環器疾患など多岐にわたり、これらは相互に関係しています。そのため、夜間頻尿の原因を特定して鑑別したうえで、適切な治療を行うことが重要です。
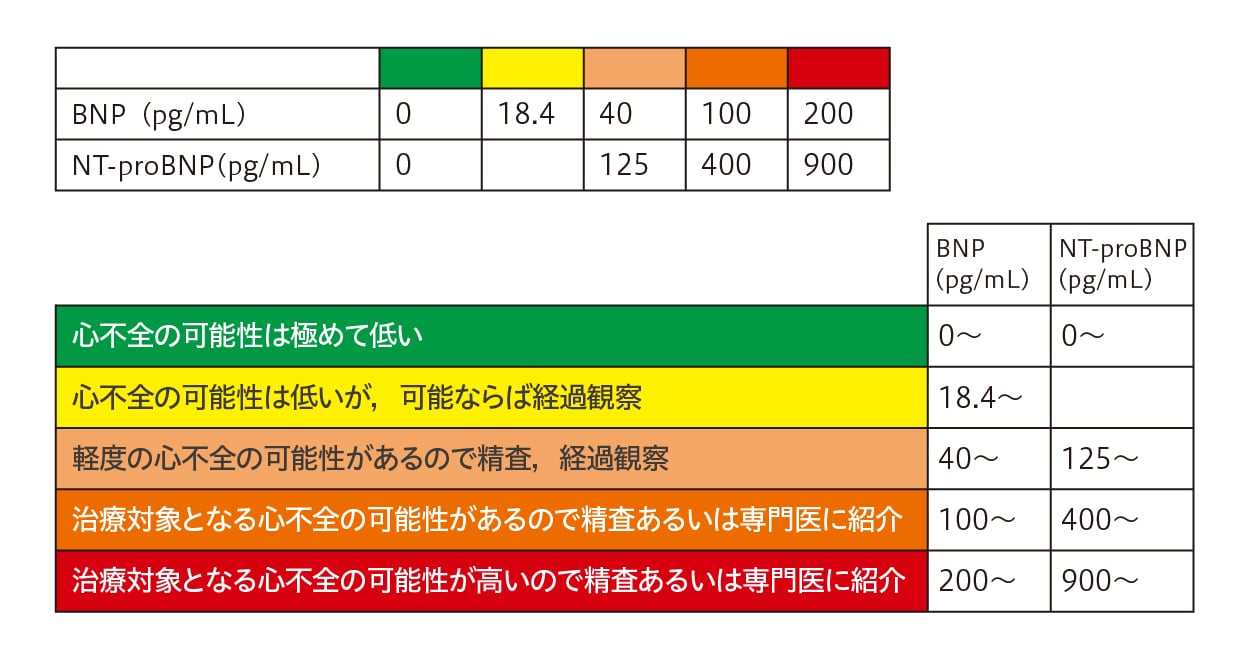
「夜間頻尿診療ガイドライン第2版」では、泌尿器科専門医向けの診療アルゴリズムとして、排尿日誌に基づいて、①1日を通して多尿であるのか、②夜のみ多尿(夜間多尿)であるのか、③多尿も夜間多尿もないのか、の3つに鑑別し、さらに膀胱蓄尿障害の有無で治療方針が示されています3)。多尿の定義は、24時間尿量が40mL/kgを超えるとされ、夜間多尿指数(NPi:夜間尿量/24時間尿量)が65歳以上の高齢者で33%、若年者では20%を超えると夜間多尿と定義されています4)。
多尿および夜間多尿の治療の基本は、膀胱蓄尿障害の有無にかかわらず行動療法です。行動療法によっても夜間多尿が改善しない場合には、心不全、高血圧、慢性腎臓病、睡眠呼吸障害などの可能性を疑い精査し、基礎疾患が除外された場合は薬物療法を追加します。ミニリンメルト®OD錠50μg/25μgは、男性の夜間多尿による夜間頻尿を適応としており、「夜間頻尿診療ガイドライン第2版」では、夜間多尿に対する薬物療法として推奨グレードA(男性)とされています5)。
柿崎 実臨床において、夜間頻尿の原因としてどのタイプが多いとお考えでしょうか。
舛森 排尿日誌を用いて調査したところ、夜間頻尿を訴えた方の8割が夜間多尿でした。夜間多尿が夜間頻尿の原因として最も多い印象です。
小林 当院でも夜間多尿が最も多いですね。ただ、高齢者では機能的膀胱容量、蓄尿量が低下しますので、機能的膀胱容量の低下と夜間多尿の両方を重視しています。
橘田 男女を問わずLUTSを訴える患者の頻度・尿量記録(frequency
volume chart:FVC)で、夜間頻尿の6~7割は夜間多尿でした。
柿崎 膀胱蓄尿障害がなく、夜間多尿に対する行動療法を行っても効果がない場合、基礎疾患の可能性を疑いますが、治療前に評価すべき検査などはありますか。
舛森 高齢者では慢性疾患を合併していることが多いので、心不全を疑うときには胸部X線や心電図検査、血液検査でBNP値の測定を検討します。「夜間頻尿診療ガイドライン第2版」ではBNP、NT-proBNPは心不全の指標として有用とされています6)。BNP100pg/mL以上は心不全の治療対象となりますので、循環器専門医へ紹介します(表1)7)。
柿崎 夜間頻尿の原因は多因子であることから、泌尿器科領域以外の基礎疾患の可能性も念頭において診療することが大切ですね。次に「排尿日誌の有効な取得方法」について、小林先生からご紹介をお願いします。
排尿日誌の有効な取得方法
小林 排尿日誌は、夜間頻尿を診断するうえで最も有効で簡便なツールです。排尿日誌からは、昼間、夜間および24時間を通しての排尿回数と尿量、さらに最大1回排尿量(機能的膀胱容量)などを確認でき、NPiを算出することも可能です。
排尿日誌は24時間にわたって測定するため、患者の都合に合わせて測定日を決定します。患者には測定日に、①計量カップに一回ごと排尿してもらい、②排尿時刻と尿量を記録、③起床後の第一排尿から翌朝起床後の第一排尿まで、24時間の排尿量を記録してもらいます。
柿崎 どのように排尿日誌を説明されていますか。
小林 排尿日誌の記入見本を見せながら、「起床後から翌朝の起床後まで、その都度記入してください」と説明します。ただ高齢者では1回の説明では理解していただけない場合も多く、看護師からも繰り返し説明するようにしています。
舛森 排尿日誌に生活習慣や行動を記録することで、患者自身の気づきにつながり、行動療法や治療に役立つ場合もあります。
柿崎 実際の飲水量、排尿量を見直して、患者自身も前向きに捉えることで治療継続にもつながります。続いて「生活指導・行動療法の重要性」について、舛森先生からお話をお願いします。
生活指導・行動療法の重要性
舛森 「夜間頻尿診療ガイドライン第2版」で、夜間多尿を伴う夜間頻尿患者に対する行動療法(生活指導も含む)は、飲水指導が推奨グレードA、塩分制限、食事、運動療法、統合的生活指導は推奨グレードBとされています8)。
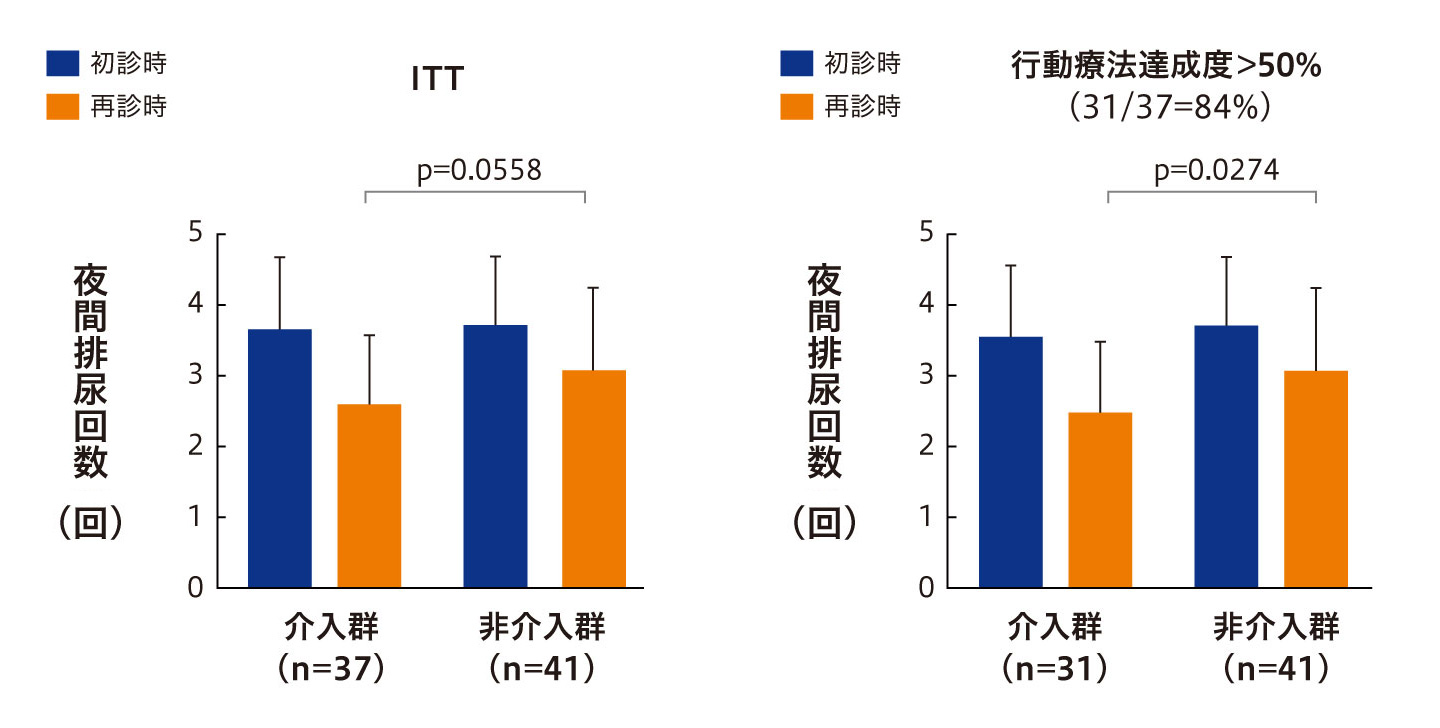
最近、われわれは統合的生活指導の一環として、自己評価表を用いた認知行動療法(CBT)による夜間頻尿の治療効果を検討しました。40歳以上で夜間排尿回数が2回以上の外来初診患者100例を行動療法50例(介入群:CBTとFVCの両方実施)と非行動療法50例(非介入群:FVCのみ実施)50例に無作為に割り付け、4週間追跡できた37例と41例で評価しました。自己評価表には、夜間頻尿を改善するための行動療法として8項目を取り上げました。その8項目は外来で5分以内に内容を簡単に説明でき、厳密な到達目標を立てないようにしました。
その結果、4週後の夜間排尿回数は、ITT(intention to
treat)解析で両群間に差はみられませんでした。ただし介入群37例のうち31例(84%)では、行動療法達成度が50%を超えていました。この達成度が高い介入群での夜間排尿回数は、非介入群と比較して有意(p=0.0274、Student’s
t-test)に減少していました(図1)9)。以上のことから、自己評価表を用いた認知行動療法は外来で簡単に説明でき、患者さんにもストレスがかからないため、達成度が高ければQOLを改善する可能性があると考えています。
デザイン 多施設ランダム化比較試験
対象 40歳以上の外来初診患者で、夜間排尿回数が2回以上の夜間頻尿を主訴とした100例。
方法 行動療法群(介入群:CBTとFVCの両方実施)50例と非行動療法群(非介入群:FVCのみ実施)50例に無作為に割り付け、初診時と再診時(4週間後)に自己評価表を用いて評価を行った。自己評価表には、①いつもと同じような時刻に起床、就寝した、②いつもと同じような時刻に食事を取った、③30分間程度昼寝をした、④夕方からカフェイン、アルコールの摂取を控えた、⑤夕方からは水分を控え目にした、⑥1日を通して塩分の摂取を控え目にした、⑦軽い運動をした、⑧就寝2時間前に入浴した、の8項目を取り上げ、達成できた場合に患者自身で「〇」を付ける。
統計学的解析 数値は平均値±標準偏差で表し、両群間の比較はStudent’s
t-testを用い、危険率5%未満を統計学的に有意とした。
Kyoda Y, Masumori N, et al. Int J Urol 2021: 28:
444-449.より作図
小林 自己評価法はとてもよいと思います。私は患者さんに塩分を控えめにすること、高齢者、特にフレイル高齢者では夜間頻尿を訴える方が増えていますので、毎日続けられる運動を行うよう生活指導しています。ただ薬剤処方を希望される方は多いですが、生活指導や行動療法をどこまで受け入れてくれるのか、疑問はあります。
橘田 行動療法の重要性はガイドラインでも紹介されています7)。より具体的な内容が医療従事者に知られるようになれば、実臨床でも広まっていくのではないかと思っています。
柿崎 舛森先生、行動療法を普及させるために、どのような工夫が必要でしょうか。実践されていることがあれば教えていただけますか。
舛森 排尿日誌で実際の飲水量を見える化し、飲水指導により症状が改善する方もいます。患者さん自身が行動療法の重要性を理解し、実行することで症状が改善すれば、治療は長続きします。特に夏場における過度の飲水摂取には注意が必要です。
柿崎 排尿日誌や舛森先生が紹介された自己評価表は、行動療法の重要性を患者さんに理解していただくために役に立つツールです。
ミニリンメルト®OD錠50μg/25μgの
有効性、安全性、処方対象患者
実臨床での印象
柿崎 ここから、ミニリンメルト®OD錠50μg/25μgについてディスカッションしていきたいと思います。ミニリンメルト®OD錠50μg/25μgは「夜間頻尿診療ガイドライン第2版」の男性の夜間多尿に伴う夜間頻尿に対する薬物療法として、唯一推奨グレード「A」に設定されています2)。実臨床でのミニリンメルト®OD錠50μg/25μgの使用経験について、橘田先生からお話いただけますか。
橘田 ミニリンメルト®OD錠50μg/25μgが発売される前までは、夜間排尿回数を減らすことがなかなか難しかったと思います。ミニリンメルト®OD錠50μg/25μgの投与は男性に限定されますが、血液検査でBNPが100pg/mLより低いことを確認してから使用し、夜間排尿回数が1回以上減る症例を経験しました。ただし低ナトリウム血症には注意しています。血清ナトリウム値が135mEq/L未満でも元気な高齢者はいますので、実臨床で悩むときもありますが、135mEq/L未満の場合は投与していません。
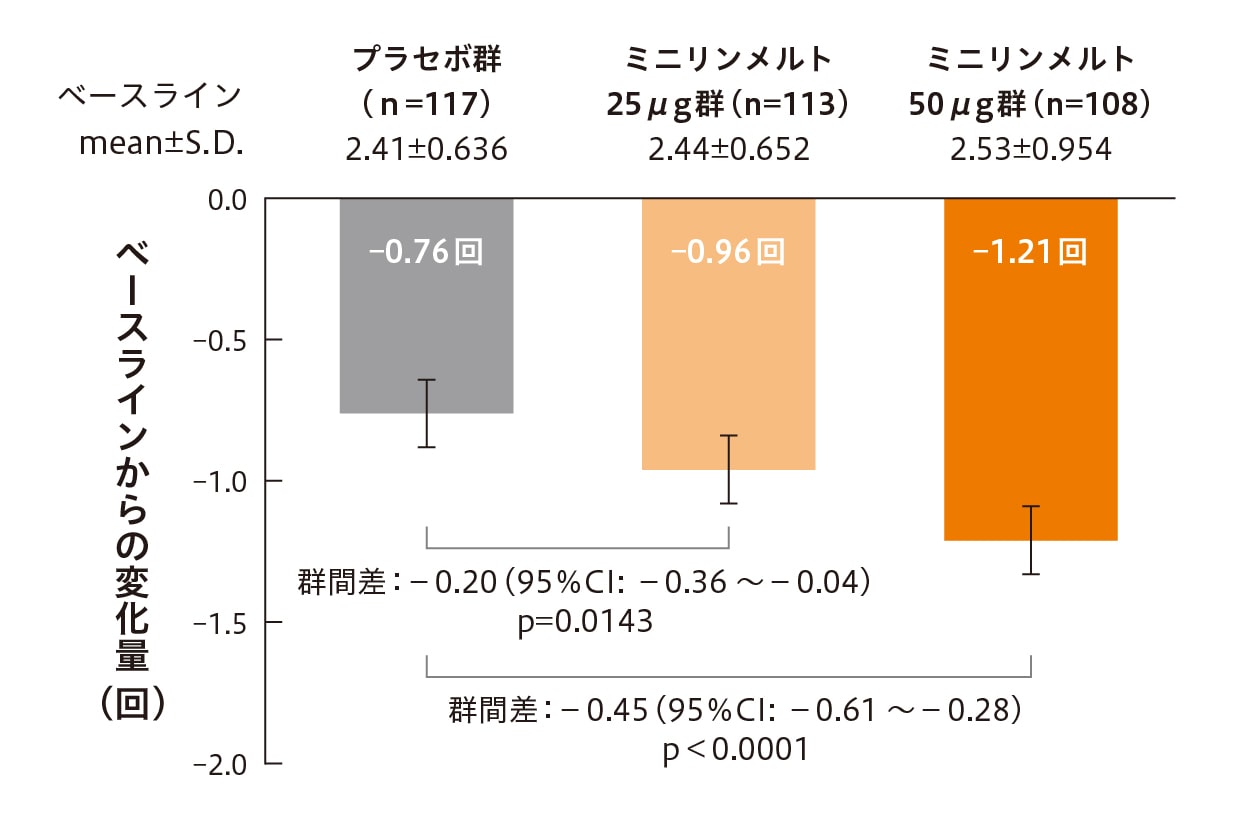
柿崎 ミニリンメルトの作用機序は、腎集合管細胞に分布するバソプレシンV2受容体を活性化して水の再吸収を促進し、就寝前に服用することにより、夜間の過剰な尿の生成を抑制します。国内第Ⅲ相試験では、投与12週間の平均夜間排尿回数が、ミニリンメルト®OD錠25μg群でベースラインから0.96回、50μg群で1.21回減少し、プラセボ群の0.76回よりも有意に減少しました(それぞれp=0.0143、p<0.0001、ANCOVA)(図2)10,11)。橘田先生の患者では、国内第Ⅲ相試験の結果と同程度の効果が得られたということですね。
一部承認外の成績が含まれるデータですが、承認時評価ですのでご紹介します。
最小二乗平均値(95%信頼区間)
ベースラインの夜間排尿回数を共変量、投与群、Visit、年齢層を固定効果としたANCOVAにより解析
6.用法及び用量 成人男性には、通常、1日1回就寝前にデスモプレシンとして50μgを経口投与する。
7.用法及び用量に関連する注意(抜粋)
7.1
年齢、体重、血清ナトリウム値、心機能等の状態から低ナトリウム血症を発現しやすいと考えられる場合には、デスモプレシンとして25μgから投与を開始することを考慮すること。[9.8、11.1.1、17.3参照]
社内資料:男性患者国内第Ⅲ相試験(130試験)[承認時評価資料]
Yamaguchi O, et al. Low Urin Tract Symptoms 2020; 12: 8-19.
COI:フェリング・ファーマ実施治験
HUS延長の有用性と意義
柿崎 ミニリンメルトを使用すると、夜間排尿回数が減るとともに、就寝後夜間第一尿(覚醒)までの時間(HUS)が延長します。小林先生、HUS延長の有用性と意義について解説していただけますか。
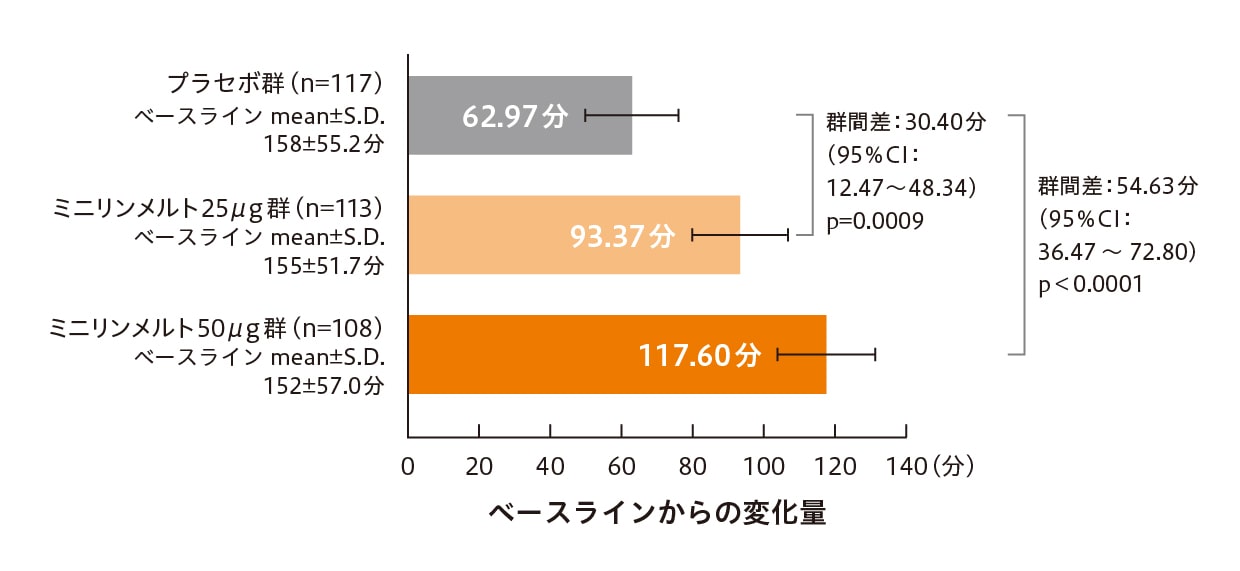
小林 夜間頻尿の原因として、膀胱容量の減少と夜間多尿の2つが考えられ、どちらも加齢が関係しています。夜間多尿では多因子が関わりますが、加齢により抗利尿ホルモンのバソプレシンの分泌が20時以降に減少することが夜間多尿につながるといわれています12)。国内第Ⅲ相試験では、ミニリンメルト®OD錠25μg群のHUSが93.37分、50μg群は117.60分でプラセボ群の62.97分よりも有意に延長しています(それぞれp=0.0009、p<0.0001、ANCOVA)(図3)10,11)。
最小二乗平均値(95%信頼区間)
ベースラインの就眠後第一排尿までの平均時間を共変量、投与群、Visit、年齢層を固定効果としたANCOVAにより解析
〔試験概要〕
目的 夜間多尿による夜間頻尿の男性患者に対し、ミニリンメルト®OD錠50μgまたは25μgを12週間投与したときの有効性および安全性をプラセボを対照として検討する。
対象 成人男性夜間頻尿※1患者342例(FAS:338例、安全性解析対象集団:341例)。
方法 ミニリンメルト®50μg、25μgまたはプラセボを毎晩、就眠の約1時間前に舌下・水なしで12週間投与。
主要評価項目:投与12週間の平均夜間排尿回数のベースラインからの変化量。
副次評価項目:投与後1、4、8、12週時点の平均夜間排尿回数のベースラインからの変化量、投与12週間および投与後1、4、8、12週時点の就眠後第一排尿までの平均時間のベースラインからの変化量、投与12週間および投与後1、4、8、12週時点の平均夜間尿量のベースラインからの変化量など。
探索的評価項目:投与12週間に就眠後第一排尿までの平均時間が180分、270分に至った患者の割合。
安全性評価項目:有害事象の発現頻度および重症度、臨床的に問題であると判断される臨床検査値およびバイタルサインの異常、24時間尿量。
解析計画
主要評価項目:3日間の排尿日誌から得られたデータを基に、ベースラインの夜間排尿回数を共変量、投与群、Visit、年齢層を固定効果とする反復測定の共分散分析(ANCOVA)により解析。
副次評価項目:主要評価項目と同様のANCOVAモデルにより解析した。
探索的評価項目:ベースラインの就眠後第一排尿までの平均時間を共変量、投与群、Visit、年齢層を固定効果とした一般化推定方程式(GEE)により解析。
安全性評価項目:標準的な有害事象および臨床検査値の集計に加え、血清ナトリウム値は125mmol/L以下、126~129mmol/L、130~134
mmol/L、135mmol/L以上に区分して発現率を集計した。
安全性
本試験において、副作用は50μg群5.5%(6/109例)、25μg群7.0%(8/115例)、プラセボ群6.0%(7/117例)に発現し、主な副作用は、50μg群で低ナトリウム血症1.8%(2例)、25μg群でBNP増加1.7%(2例)であった。プラセボ群では副作用として動悸、頻脈、消化不良、倦怠感、アルコール性肝疾患、BNP増加、血圧上昇が各0.9%(1例)に認められた。中止に至った副作用は、50μg群で低ナトリム血症1例、25μg群で血中カルシウム減少、肝機能異常が各1例であった。重篤な有害事象は50μg群で麻痺性イレウス1例、25μg群で膵癌1例が認められたが、因果関係は否定された。本試験において死亡例は認められなかった。
※1
一晩あたりの夜間排尿回数2回以上および夜間多尿指数33%以上。重症の過活動膀胱の症状が認められる患者〔過活動膀胱症状質問票(OABSS)12点以上〕、低膀胱容量(1回の最大排尿量が150mL未満)の患者等は除外。
6.
用法及び用量 成人男性には、通常、1日1回就寝前にデスモプレシンとして50μgを経口投与する。
7. 用法及び用量に関連する注意(抜粋)
7.1
年齢、体重、血清ナトリウム値、心機能等の状態から低ナトリウム血症を発現しやすいと考えられる場合には、デスモプレシンとして25μgから投与を開始することを考慮すること。[9.8、11.1.1、17.3参照]
社内資料:男性患者国内第Ⅲ相試験(130試験)[承認時評価資料]
Yamaguchi O, et al. Low Urin Tract Symptoms 2020; 12:
8-19.
COI:フェリング・ファーマ実施治験
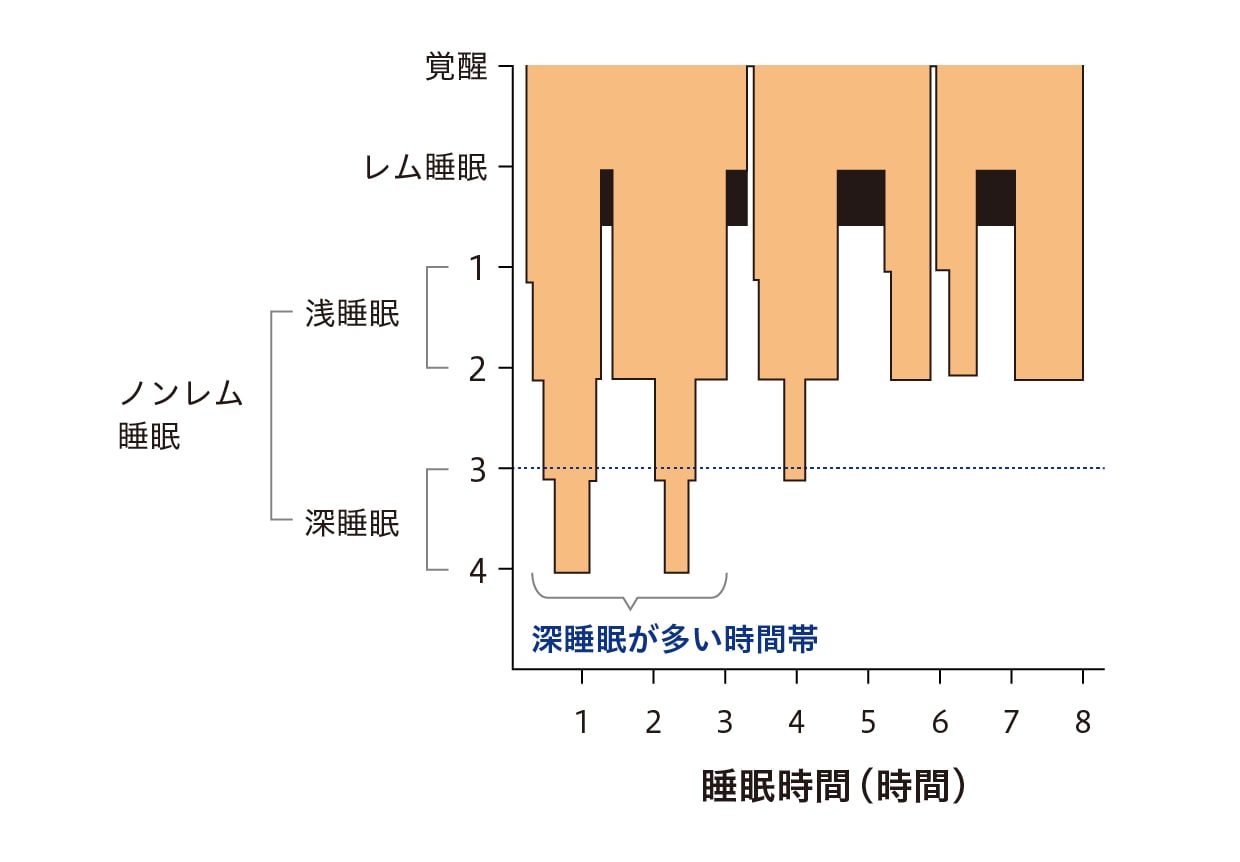
一般的な睡眠のパターンをみますと、浅い眠りのレム睡眠と深い眠りのノンレム睡眠が90分周期で繰り返されます(図4)13)。夜間頻尿患者のHUSは2~3時間と報告されていますが14)、第Ⅲ相試験で探索的評価項目のHUSが180分に至った割合はプラセボ群の63%に比べてミニリンメルト®OD錠25μg群で78%、50μg群で82%と有意に増えています(それぞれp=0.0010、p=0.0001、一般化推定方程式)10,11)。
柿崎 HUSの延長は、夜間頻尿の治療において有用だと思います。
古池保雄 監修.基礎からの睡眠医学.
名古屋大学出版会;2010. p. 30-35.より改変
ミニリンメルト®OD錠50μg/25μgの安全性
柿崎 さきほど橘田先生から低ナトリウム血症に注意しているというお話がありました。薬剤による低ナトリウム血症は服用後早期に出やすいですので、私も処方して1週間以内、4週間後に患者さんに来院していただき、確認しています。
舛森 高齢者はさまざまな合併症をもっていることが多いことに注意が必要です。低ナトリウム血症による水中毒の可能性を常に念頭に置いて、早期の血液検査で血清ナトリウム値
135 mEq/L以上を確認しています。
小林 重篤な低ナトリウム血症、それによる水中毒には注意しています。
処方対象患者
柿崎 ミニリンメルト®OD錠50μg/25μgの処方には、いろいろなチェックポイントがあり、処方前後の血液検査も必要ですので、そのハードルが高いと感じて使用されない場合もあると思います。この薬剤の処方対象患者について、お話いただけますか。
舛森 夜間の1回の排尿量が少ない症例は、あまり効きがよくないのではないでしょうか。膀胱蓄尿障害の改善の程度と関係するかもしれませんが、今後のデータの蓄積が必要だと思います。
小林 当院では後期高齢者がとても多く、認知症の可能性があったり、心不全や高血圧の合併などさまざまな因子をもっています。また、2回以上の夜間頻尿はQOLを悪化させます15)。夜間多尿に伴う夜間頻尿に困っている75歳未満の男性には適用だと思います。
橘田 前立腺肥大症に対してはα1遮断薬を使用します。そのなかで、夜間多尿で夜間頻尿がある男性患者には、α1遮断薬の後にミニリンメルト®OD錠50μg/25μgをという選択肢も考えられます。
柿崎 まとめますと、比較的合併症が少なくて年齢も高くなく、膀胱蓄尿障害が十分コントロールされていて、夜間多尿に伴う夜間排尿に困っている男性ということになりますね。
今後の課題
泌尿器科と他科との連携
柿崎 今後の課題として、夜間頻尿の患者さんに行動療法や薬物療法を普及させていくことに努めるのも、われわれ専門医の役目だと考えています。また、他科との連携も必要になりますが、まず泌尿器科と一般内科との連携についてどのようにお考えでしょうか。
小林 LUTSの診療は一般内科でも行われていますが、夜間頻尿の診断には排尿日誌が必須であることを周知・啓発していくことも必要だと思います。一方、われわれ泌尿器科でも、夜間頻尿、夜間多尿があるときの睡眠時無呼吸症候群(SAS)や心機能低下などについて臨床研究を進め、内科の先生方との連携を深めていくべきだと思います。
柿崎 一般内科医から紹介されたら、泌尿器科医が病態診断をして適切な治療方針を立て、行動療法や薬物治療で一定の効果がみられれば、一般内科の先生方にお戻しするという連携が重要だと思います。
橘田 70歳以上の高齢者では夜間頻尿は死亡率上昇の独立した危険因子であることが報告されています16)。当院では、循環器科の医師に泌尿器科医が何を望んでいるかを深く知ってもらうため、夜間頻尿に対するバソプレシンの効能、有用性を伝えるようにしています。
柿崎 循環器科の先生方に、夜間頻尿の病態やそれを治療する重要性を理解してチームに参加してくれるようにすることも大事だと思います。
チーム医療
柿崎 それに関連しますが、排尿ケアチーム、院外薬局の協力による排尿日誌の取得、サポートなどのチーム医療について、橘田先生、いかがでしょうか。
橘田 排尿ケアチームは、最近、算定が可能になった排尿自立支援加算に関係します。泌尿器科と看護師と理学療法士がチームで診るとき、排尿障害をみつけるために残尿測定と排尿日誌が必要になります。当院では整形外科、婦人科、脳神経内科などでこの算定を行っています。排尿ケアチームが病院全体に対して定期的な講習会を行って、排尿日誌の重要性を知らせるようにしています。
また、排尿日誌を患者さんが気軽に記入してくれる方策の一つとして、院外薬局で排尿日誌を取得するシステムも考えられます。それを持って泌尿器科を受診することになれば、患者さん自身のモチベーションも上がりますし、われわれも見落としが減るという流れになると思います。
舛森 夜間頻尿の治療に関しては、膀胱蓄尿障害が大きな要因となりますので、今後も泌尿器科が中心となって進めるべきだと思います。ただ、泌尿器科だけでは解決できない問題もありますので、チームとしてシステムを組んでアプローチすることが必要です。
小林 循環器科のサイドから心不全患者の夜間頻尿や夜間多尿に介入したらどうなるのか、興味がありますし、今後それに関する臨床研究も必要ではないかと考えています。また、過活動膀胱はメディアなどを通して一般の方にも知られるようになっています。排尿日誌についても、これまで以上に知られるようになればと思います。
柿崎 診療で連携する以外にも、内科との共同研究のデータが出てくれば、内科の先生方もさらに興味をもってくれるかもしれません。また、夜間頻尿の啓発も重要だとあらためて感じました。本日は、多くの観点からお話しいただき、ありがとうございました。
 は、フェリング・ファーマ株式会社が提供する、医療関係者向け 領域専用サイトの総称です。
は、フェリング・ファーマ株式会社が提供する、医療関係者向け 領域専用サイトの総称です。 は、
は、 会員登録がお済みでない方
会員登録がお済みでない方