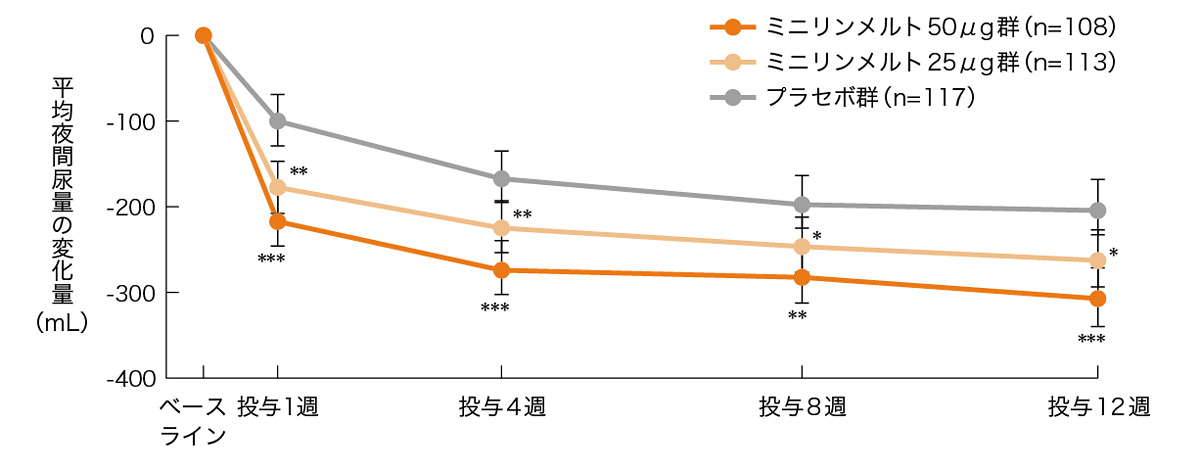
最小二乗平均値(95%信頼区間) ***p<0.0001 **p<0.01 *p<0.05(vs. プラセボ群)
ベースラインの平均夜間尿量を共変量、投与群、Visit、年齢層を固定効果とした ANCOVAにより解析
〔試験概要〕
目的 夜間多尿による夜間頻尿の男性患者に対し、ミニリンメルト®OD錠50μgまたは25μgを12週間投与したときの有効性および安全性をプラセボを対照として検討する。
対象 成人男性夜間頻尿※1患者342例(FAS:338例、安全性解析対象集団:341例)。
方法 ミニリンメルト®50μg、25μgまたはプラセボを毎晩、就眠の約1時間前に舌下・水なしで12週間投与。
主要評価項目:投与12週間の平均夜間排尿回数のベースラインからの変化量。
副次評価項目:投与後1、4、8、12週時点の平均夜間排尿回数のベースラインからの変化量、投与12週間および投与後1、4、8、12週時点の就眠後第一排尿までの平均時間のベースラインからの変化量、投与12週間および投与後1、4、8、12週時点の平均夜間尿量のベースラインからの変化量など。
探索的評価項目:投与12週間に就眠後第一排尿までの平均時間が180分、240分、270分に至った患者の割合。
安全性評価項目:有害事象の発現頻度および重症度、臨床的に問題であると判断される臨床検査値およびバイタルサインの異常、24時間尿量。
解析計画
主要評価項目:3日間の排尿日誌から得られたデータを基に、ベースラインの夜間排尿回数を共変量、投与群、Visit、年齢層を固定効果とする反復測定の共分散分析(ANCOVA)により解析。
副次評価項目:主要評価項目と同様の ANCOVA モデルにより解析した。
探索的評価項目:ベースラインの就眠後第一排尿までの平均時間を共変量、投与群、Visit、年齢層を固定効果とした一般化推定方程式(GEE)により解析。
安全性評価項目:標準的な有害事象および臨床検査値の集計に加え、血清ナトリウム値は125mmol/L以下、126~129mmol/L、130~134mmol/L、135mmol/L以上に区分して発現率を集計した。
有効性
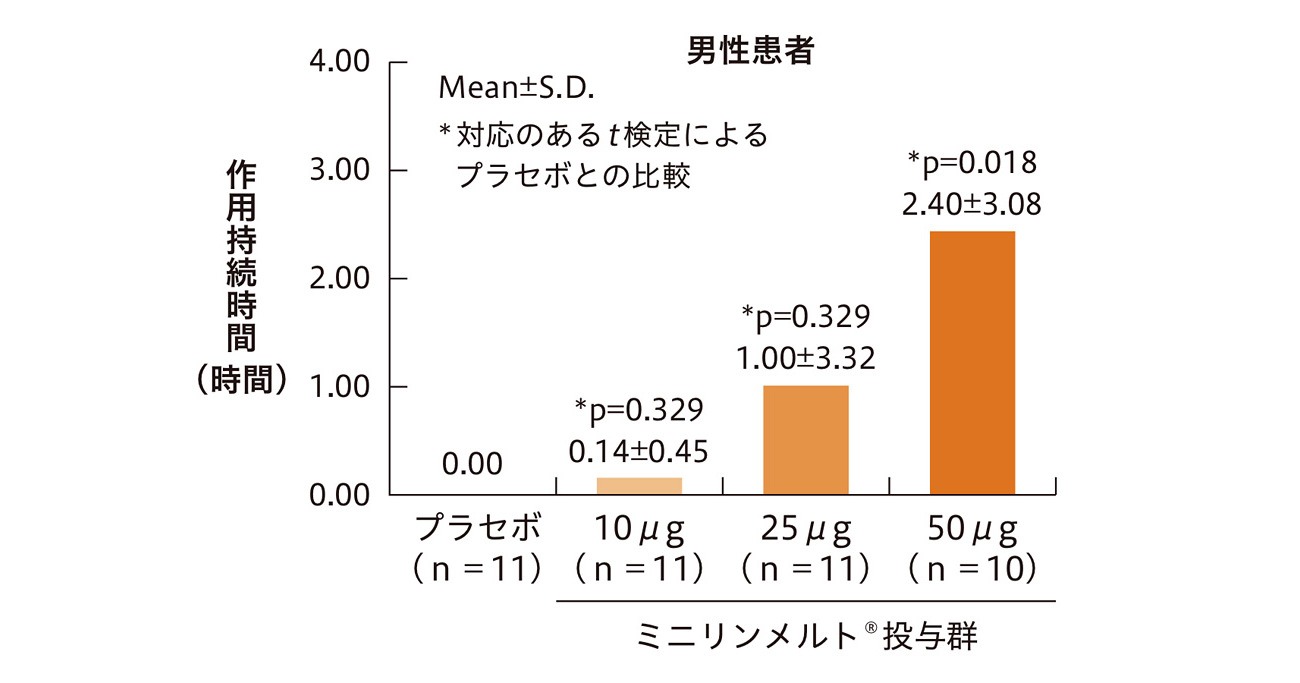
投与12週間の平均夜間排尿回数のベースラインからの変化量(主要評価項目)は、50μg群で1.21回減少、25μg群で0.96回減少し、両群ともプラセボ群の0.76回減少に比べて有意差が認められた(それぞれp<0.0001、p=0.0143)。
検定方法は、ベースラインの夜間排尿回数を共変量とした反復測定の共分散分析。
安全性
本試験において、副作用は50μg群5.5%(6/109例)、25μg群7.0%(8/115例)、プラセボ群6.0%(7/117例)に発現し、主な副作用は、50μg群で低ナトリウム血症1.8%(2例)、25μg群でBNP増加1.7%(2例)であった。プラセボ群では副作用として動悸、頻脈、消化不良、倦怠感、アルコール性肝疾患、BNP増加、血圧上昇が各0.9%(1例)に認められた。中止に至った副作用は、50μg群で低ナトリウム血症1例、25μg群で血中カルシウム減少、肝機能異常が各1例であった。重篤な有害事象は50μg群で麻痺性イレウス1例、25μg群で膵癌1例が認められたが、因果関係は否定された。本試験において死亡例は認められなかった。
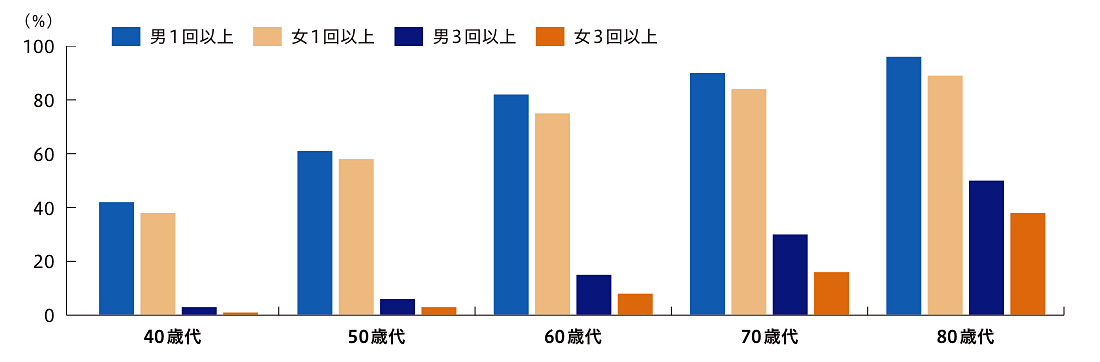
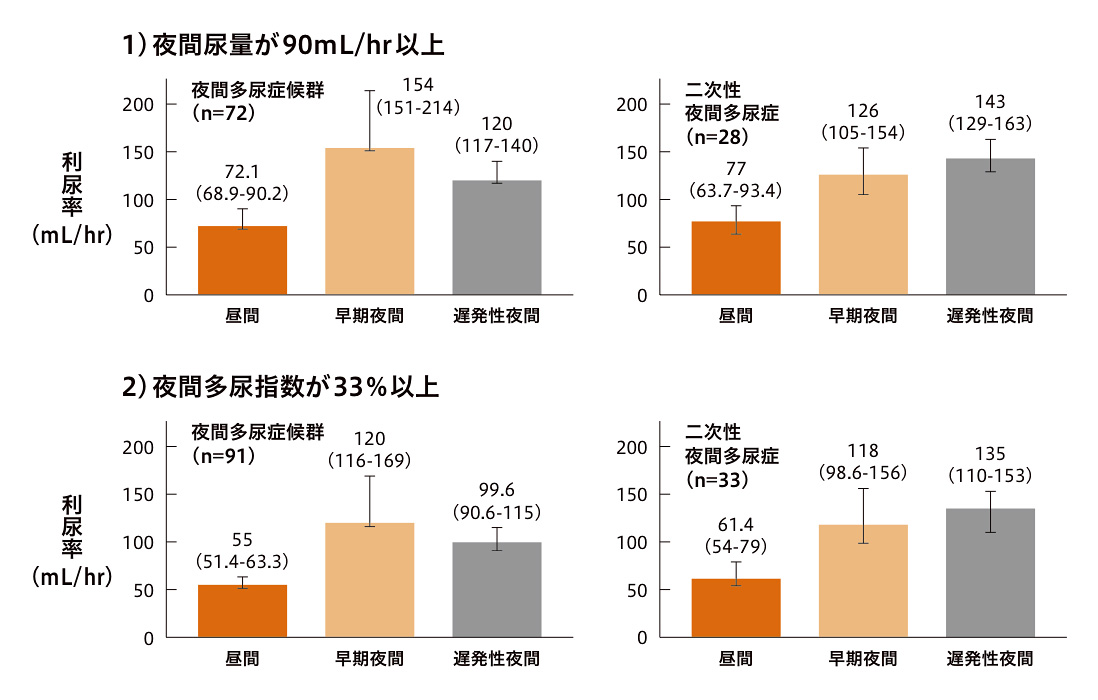
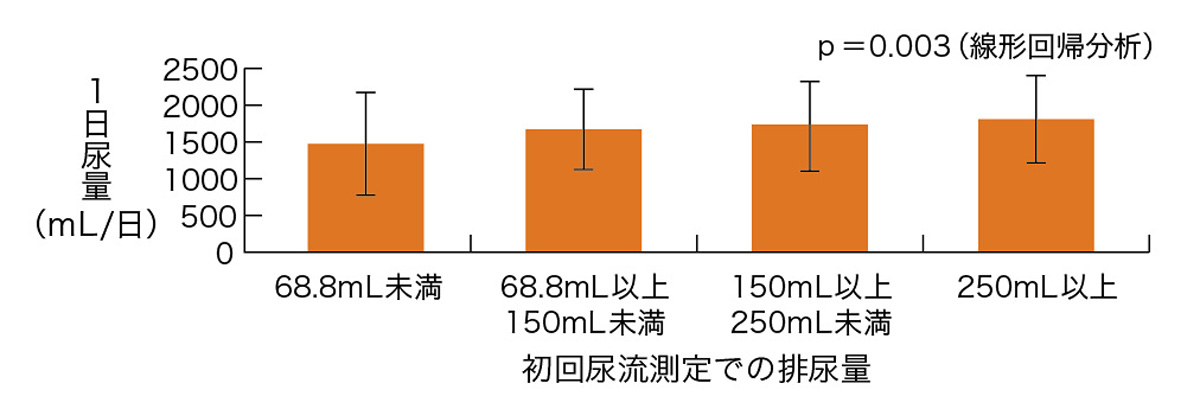
※1 一晩あたりの夜間排尿回数2回以上および夜間多尿指数33%以上。重症の過活動膀胱の症状が認められる患者〔過活動膀胱症状質問票(OABSS)12点以上〕、低膀胱容量(1回の最大排尿量が150mL未満)の患者等は除外。
6. 用法及び用量 成人男性には、通常、1日1回就寝前にデスモプレシンとして50μgを経口投与する。
7. 用法及び用量に関連する注意(抜粋)
7.1 年齢、体重、血清ナトリウム値、心機能等の状態から低ナトリウム血症を発現しやすいと考えられる場合には、デスモプレシンとして25μgから投与を開始することを考慮すること。[9.8、11.1.1、17.3 参照]
社内資料:男性患者国内第Ⅲ相試験(130試験)[承認時評価資料]
Yamaguchi O, et al. Low Urin Tract Symptoms 2020; 12: 8-19.[COI:フェリング・ファーマ実施治験]
 は、フェリング・ファーマ株式会社が提供する、医療関係者向け 領域専用サイトの総称です。
は、フェリング・ファーマ株式会社が提供する、医療関係者向け 領域専用サイトの総称です。 は、
は、 会員登録がお済みでない方
会員登録がお済みでない方